비케톤성 고혈당은 의식저하와 경련발작 등의 여러 가지 신경학적 이상을 유발하는 주요한 대사 질환으로 알려져 있으나 다른 신경학적 증상 없이 실어증만을 유발하는 경우는 흔치 않다[
1,
2]. 실어증이 일시적으로 일어나는 경우에는 일과성 허혈발작으로 인한 증상으로 오인하기 쉬운데, 뇌졸중으로 인한 실어증과는 달리 고혈당에 의한 실어증은 신경학적 진찰과 신경영상검사만으로는 명확하게 진단하기 어렵다. 저자들은 비케톤성 고혈당으로 유발된 실어증을 적절한 혈당 조절을 통해 치료한 환자를 경험하였기에 보고하고자 한다.
71세 남자가 1주일 전부터 하루에 3회, 회당 30분 정도의 간헐적인 언어장애가 발생하여 응급실에 왔다. 환자는 당뇨병, 고혈압이 있었고, 음주나 흡연은 하지 않으나 군것질을 자주하며 식습관 조절이 불량하였으며, 평소 당뇨병약 복약 순응도가 낮았다. 혈압은 132/70 mmHg, 심박동수는 60회/분, 체온은 정상이며, 심전도는 이상 없었다. 지속적으로 식은 땀을 흘리고 있었으며, 신체 진찰에서 의식은 명료하였으나 다소 혼란스러운 상태로 시간과 장소에 대한 지남력이 떨어졌다. 언어기능 평가에서 이름 대기, 유창성은 중등도로 저하되었고, 이해하기는 경미하게 감소되었으며 따라 말하기는 정상으로 평가되어 피질경유 운동실어증으로 판단하였다. 다른 신경계검사는 정상이었다. 일반혈액검사에서 혈색소 12.2 g/dl, 백혈구 수 5.08×103/mm3, 혈소판 수 184×103/mm3로 정상이었다. 일반화학검사에서 혈당이 296 mg/dl로 상승되어 있었고, 혈중오스몰농도는 296 mOsm/kg로 정상이었다. 또한 당화혈색소 8.8% (참고치 3.5-6.4%), 공복혈당 156 mg/dl (참고치 74-99 mg/dl) 및 식후 2시간 혈당 349 mg/dl으로 상승되어 있었다. 케톤체는 정상이었으며, 소변에서는 음성이었다. 뇌척수액 검사는 정상으로 감염으로 인한 증상 가능성은 배제하였고, 종양표지자 및 신생물딸림 항체 검사도 이상 없어 종양으로 인한 증상 가능성도 낮았다.
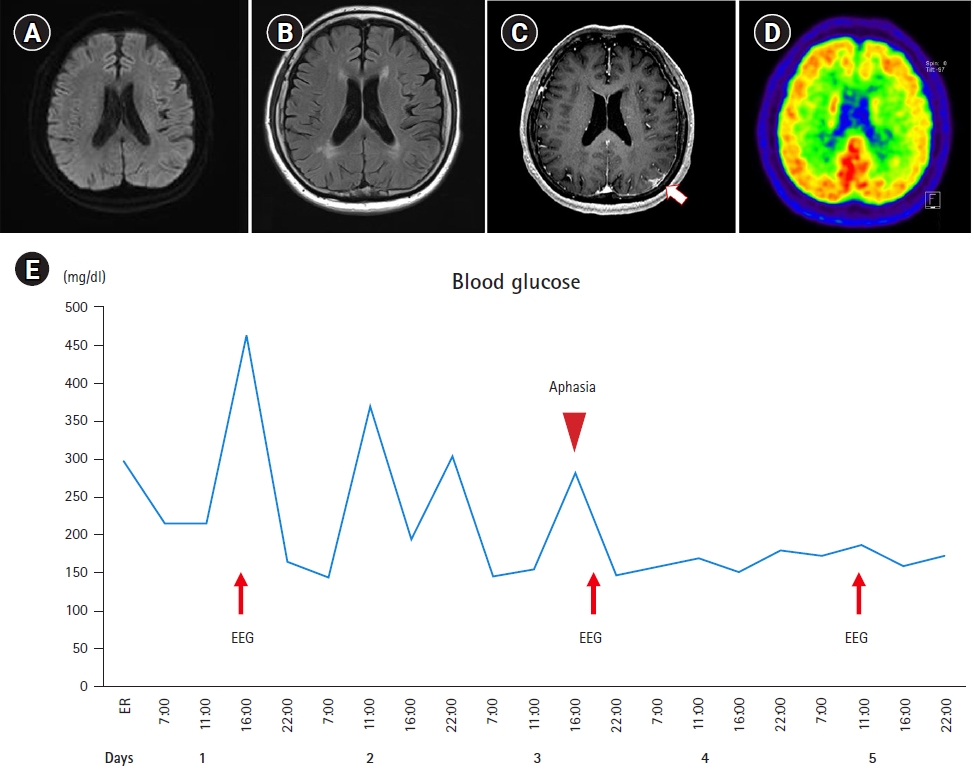
뇌컴퓨터단층촬영 및 뇌확산강조자기공명영상에서 급성기의 병터는 없었고(
Figure 1A), 뇌혈관자기공명영상은 정상이었다. T2 강조영상과 액체감쇠역전회복영상에서는 이상이 없었으나(
Figure 1B), 조영증강뇌자기공명영상에서 좌측 두정엽, 측두엽, 후두엽 부위에 경미한 국소적인 조영증강이 있었다(
Figure 1C). 경대퇴동맥뇌혈관조영술에서 경막동정맥루 등의 두개내 혈관 기형 및 정맥 배액의 문제나 다른 혈관 병터는 없었다. 응급실 방문 1시간 후 혈당 조절 및 수액공급을 하며, 보존적인 치료를 하던 중 실어증은 호전되어 정상적인 대화가 가능하였다. 뇌F-18불소화포도당양전자방출단층촬영에서는 좌측 측두엽과 두정엽에서의 불소화포도당의 대사가 비대칭적으로 경미하게 감소되어 있었다(
Figure 1D). 입원 기간 중 각성 및 수면뇌파 검사는 고혈당이 있는 상태에서 2차례, 정상 혈당 상태에서 1차례 각각 실시하였는데 유의한 뇌전증양 방출없이 정상소견이었다. 입원 3일째 실어증이 발생하였을 때 혈당은 284 mg/dl였으며, 30분 후 증상은 자발적으로 호전되었고, 다른 신경학적 증상은 동반하지 않았다. 당시 2번째 뇌파검사를 시행했으나 증상 지속시간이 짧아 검사 중에는 실어증이 없었다(
Figure 1E). 고혈당에 의해 실어증이 발생하였을 가능성을 고려하여 입원 기간 중 식후 혈당을 100-200 mg/dl 사이로 조절하며 평균 공복혈당을 150 mg/dl 미만으로 조절하였다. 혈당 조절 후 실어증은 재발하지 않았고, 한국판 웨스턴 실어증 검사에서 실어증지수 95점으로 정상으로 확인되었다.
고혈당으로 인한 실어증이 발생하는 기전은 명확하지 않으나 몇 가지 가능성을 고려해볼 수 있다. 첫째, 고혈당이 지속되면 gamma-aminobutylic acid (GABA)의 과도한 대사가 일어나고, 이로 인한 GABA 농도의 감소 때문에 발작의 역치가 낮아지게 되고, 실어증을 유발하는 발작이 나타날 수 있다[
3]. 둘째, 고혈당으로 인해 활성산소가 증가하면 지질의 과산화(peroxidation), 단백질의 카르보닐화(carbonylation), DNA 손상을 통해 신경세포의 손상이 일어나고, 핵인자-카파 B (nuclear factor kappa B) 증가로 인해 염증 사이토카인 생성이 유발되어 혈관염증이 일어나게 된다. 이런 염증반응은 뇌허혈을 초래하여 실어증이 발생할 수 있다[
4]. 마지막으로, 당뇨병 환자에서는 혈관내피세포의 산화질소 생성이 저하되어, 이로 인한 혈관협착과 대뇌관류의 감소가 일어나 대뇌 자동조절능의 손상과, 일시적인 뇌허혈이 발생하여 실어증을 유발할 수 있다[
1]. 특히 고혈당은 허혈부위의 혈액뇌장벽 손상을 악화시켜 뇌부종을 초래하기도 한다. 본 증례의 경우 의식소실이나 다른 신경학적결손 없이 단독적으로 하루에 30분가량 3회 정도의 실어증이 1주일 동안 보여 내원한 경우로, 임상양상을 고려하였을 때 일과성 허혈발작 가능성이 낮았다. 고혈당으로 유발된 발작 가능성을 고려했으나 3차례 시행한 뇌파검사에서 이상이 없어 발작이 원인일 가능성은 낮다고 판단했다. 반면, 조영증강뇌자기공명영상검사에서 좌측 두정엽, 측두엽, 후두엽에서 국소적인 조영증강이 보였으므로, 고혈당에 의한 혈관 염증과 혈액뇌장벽의 손상이 원인이었을 가능성을 고려해볼 수 있었다[
5]. 뇌 양전자방출단층촬영검사에서 확인된 좌측 대뇌반구의 대사 감소 또한 혈액뇌장벽 손상으로 인한 대뇌반구의 기능 저하를 시사하는 소견에 부합하였다[
6].
이전 보고에 의하면 고혈당에 의한 실어증은 대부분 350 mg/dl 이상의 고혈당 환자에서 나타난 것으로 알려져 있다[
1,
2,
7]. 그러나 실어증을 유발할 수 있는 혈당과 혈중오스몰농도에 대한 정확한 참고치는 알려진 바 없어, 고혈당에 의한 증상인지를 확인하기 위해서는 뇌영상검사와 뇌파 및 임상증상을 바탕으로 임상의사의 종합적인 판단이 필요하다. 본 증례의 경우 다른 선행 증례들과 비교하였을 때 혈당과 혈중오스몰농도가 낮은 편이었다. 그러나 뇌자기공명영상검사와 추가적인 뇌혈관검사에서 뇌혈관 질환을 배제하였으며, 혈액 및 뇌척수액 검사에서 감염 및 종양관련 증상일 가능성은 낮았기 때문에 고혈당에 의한 증상을 의심할 수 있었다.
또한 비케톤성 고혈당증 발생 위험인자에 해당하는 당뇨약제 복약순응도가 좋지 못한 고령의 환자였다는 점과 간헐적으로 발생하는 실어증이 적극적인 혈당 조절을 시행한 후 모두 호전되었다는 점에서 고혈당에 의한 실어증으로 진단할 수 있었다. 비케톤성 고혈당으로 인하여 의식소실 없이 단독적인 실어증만 보이는 증례는 비교적 드물고 급성 뇌경색 및 일과성 허혈발작과 유사하기 떄문에 감별 진단이 까다롭다. 적절한 혈당 조절을 통해 실어증이 호전될 수 있으므로 당뇨병 환자에게 다른 신경계 이상 없이 실어증이 발생한 경우에는 반드시 고혈당으로 인한 증상 가능성을 고려해야 하겠다.










 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print